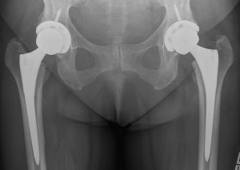
Un estudio de más de 26.000 mujeres británicas de mediana edad revela que aquellas con una dieta vegetariana tenían un 33 % más de riesgo de fractura de cadera en comparación con mujeres que comen carne regularmente. Durante aproximadamente 20 años se estudiaron 822 casos de fractura de cadera. Después del ajuste por factores como el tabaquismo y la edad, los vegetarianos fueron el único grupo de dieta con un riesgo elevado de fractura de cadera. Este estudio es uno de los pocos estudios que comparan el riesgo de fractura de cadera en vegetarianos y carnívoros a partir de registros hospitalarios.
El autor principal del estudio, James Webster, investigador de doctorado de la Escuela de Ciencias de la Alimentación y Nutrición de Leeds no obstante dice que “Las dietas vegetarianas pueden variar mucho de una persona a otra y pueden ser saludables o no, al igual que las dietas que incluyen productos de origen animal. Es importante comprender las circunstancias personales y qué nutrientes se necesitan para un estilo de vida saludable y equilibrado».
Referencia: https://www.eurekalert.org/news-releases/961157

 Imfisfisioterapia.com
Imfisfisioterapia.com IMTRA-Edward Olive
IMTRA-Edward Olive imtra.es
imtra.es AEETO.ES
AEETO.ES AJRR 2022
AJRR 2022

Últimos comentarios